El organismo normalmente mantiene un equilibrio entre los líquidos que entran y salen de los vasos sanguíneos. Cuando ese equilibrio se rompe el líquido se “filtra” de los pequeños vasos sanguíneos denominados capilares hacia los tejidos y causa el edema o hinchazón. El edema puede afectar cualquier parte del cuerpo; pero es más frecuente que aparezca en las piernas y los pies.

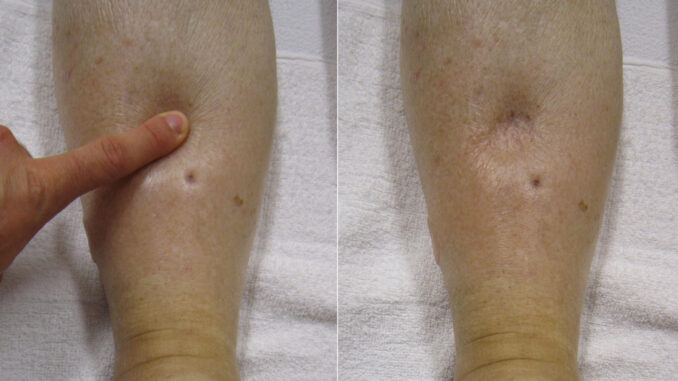
Síntomas: Hinchazón del tejido que está debajo de la piel, especialmente en las piernas o los brazos. Piel estirada o brillante. Al presionar la piel, puede quedar una hendidura “signo del godet”. Hinchazón en el abdomen, de modo que es más grande de lo habitual. Sensación de pesadez en las piernas.
¿Cómo se evalúa el EMMI?
Depende de si el paciente tiene edema de una pierna (unilateral) o de las dos (bilateral) y de la agudeza del edema.
Edema agudo unilateral o asimétrico: Evaluar el diagnóstico de trombosis venosa profunda. Otras causas: Distensión muscular o desgarro. Edema de pierna en una extremidad con parálisis. Obstrucción linfática. Insuficiencia venosa. Quiste poplíteo (de Baker). Celulitis.
Edema en ambas piernas: Causas frecuentes: Estar sentado o permanecer en una posición durante mucho tiempo (viajes), dieta con abundante sal, síndrome premenstrual, embarazo, medicamentos, insuficiencia venosa crónica.
Causas que requieren consideración urgente: Insuficiencia cardíaca aguda, con disnea y edemas. Enfermedad renal con pérdida de proteínas en la orina. Daño hepático con cirrosis. Estado de desnutrición grave. Inflamación (incluida la sepsis). Sobrecarga de sodio o líquidos intravenosos. Coma de causa tiroidea. Traumatismos de miembros con compromiso de los tejidos. Trombosis venosa profunda.
Complicaciones del EMMI: Problemas para caminar. Rigidez. Riesgo de infección y úlceras en la zona. Cicatrices entre las capas de tejido. Menor flujo de sangre.
Evaluación diagnóstica: Historia clínica: duración, simetría, factores agravantes/mejorantes, antecedentes cardíacos o renales y de fármacos. Historial familiar, social y de viajes.
Estudios a valorar según causas: Rx de Tórax. EC.G. Ecografía de abdomen. Tomografía computada. Doppler venoso. Paraclínica: Perfil hepático, renal y TSHexamen de orina, ex de proteínas en sangre.
Tratamiento: Según la causa subyacente. Elevación de extremidades afectadas por encima del nivel del corazón varias veces al día, ejercicio y movilidad regular. Caminar, activar músculos de las piernas, pausas al estar de pie o sentado, medias de compresión graduada. Cuidados de la piel. Dieta hiposódica.
Tratamiento farmacológico: Diuréticos.
Conclusión:
El tratamiento del EMMI es multidimensional: combina intervención sobre la causa, medidas no farmacológicas y farmacoterapia orientada a reducir la retención de líquidos. Es prioridad la consulta urgente, frente a casos de instalación aguda y rápida.



